
充足睡眠、规律运动、均衡饮食、平和心态,一直被公认为守护健康的核心支柱。可在节奏飞快、压力缠身的生活里,我们都在面对一个无奈又现实的矛盾:时间与精力永远有限,想要同时睡够、运动好,对绝大多数人来说,都成了一种奢侈。
还有一群人选择了“极端自律”,凌晨5点起床跑步,用睡眠换运动,以为这就是健康的捷径。如果昨晚只睡了5小时,今早的5公里,究竟是养生还是伤身?

图源:CMT
当健康必须做出取舍,充足睡眠与规律运动,到底哪一个更重要、更应该优先保障?
扎心真相:能同时睡好、运动够的人,竟然不足13%近期,一项覆盖全球7万余人、累计分析近2800万人天数据的超大规模真实世界研究,结合生理学底层原理与流行病学证据,帮我们厘清睡眠与运动的权重关系、因果逻辑。

这项研究依托Withings睡眠监测垫与智能手表完成长期数据采集,这类民用设备虽不属于专业医疗仪器,但已经过多项独立研究验证,其睡眠监测精度与步数追踪准确性,均与专业设备高度一致,能够真实反映日常生活状态。
为了保证研究结论严谨可信,研究团队对数据进行了极为严格的清洗与筛选:只保留同时具备完整睡眠与步数记录的有效天数,要求每位参与者监测周期不少于28天,且每周有效数据覆盖至少4天;同时剔除极端异常数值,例如单日睡眠不足2小时、步数超过5万步等极端情况,最大限度排除偶然因素干扰。
最终纳入统计分析的有效记录高达27986158人·天/夜,人均持续监测时长达到394天。分析结果直观反映出了当代人在睡眠和运动两方面普遍存在不足:
同时达标者极度稀缺:仅有12.9%的参与者,能够做到每晚睡眠维持在7–9小时的健康范围,且日均步数超过8000步;
双重不良者占比大:高达16.5%的人长期处于“睡眠不足7小时+日均步数低于5000步”的双低状态;
整体健康习惯不佳:大约76.8%的人日均步数无法达到8000步的健康标准,接近半数(43.2%)的人长期睡眠不足7小时。

图1 参与者睡眠时长与步数分类的成员资格
即便研究团队按照年龄分层调整健康标准,例如对54岁以上人群采用“7–8小时睡眠+日均步数超过6000步”的宽松标准,能够同时满足睡眠与运动要求的人群比例依旧不足20%。这一结果清晰说明,无论处于哪个年龄段,能够兼顾充足睡眠与规律运动的人,都只是极少数,睡不好、动得少,已经成为现代人最普遍的健康难题。
重磅发现:睡眠决定运动能力,而非运动决定睡眠质量很多人都存在一个固有认知:白天多运动、多走路,晚上就能睡得更香。但这项研究却得出了颠覆大众常识的结论:睡眠对次日活动水平的影响显著且稳定,而日间步数对当晚睡眠的反向影响却微乎其微。
睡眠→次日步数
研究数据显示,睡眠时长与次日步数并非简单的线性正相关,而是呈现出清晰的倒U型关系。在基础模型中,睡眠时间约6小时,次日活动量达到峰值,比睡满8小时的人平均多出339步;若睡眠严重不足,例如仅4小时,次日步数会明显下降,比6小时睡眠组少184步;而睡眠时间过长,超过8小时,同样会伴随活动量降低。在校正清醒时间这一因素后,最佳睡眠时长右移至7小时左右,效应也随之减弱,这说明睡眠对日间活力的影响,部分受制于一天内时间的整体分配。
比睡眠时长更重要的,是睡眠效率,也就是真正入睡时间占卧床总时间的比例。数据显示,睡眠效率与次日步数呈现明确的正向剂量效应,睡眠效率越高,第二天的活动量就越大。其中,当睡眠效率从约83%提升至约94%,次日平均步数可增加192步,这充分证明,睡得深沉、夜间觉醒少,远比单纯卧床时间长,更能为日间活力提供支撑。
除此之外,入睡速度也直接影响次日活动能力。入睡潜伏期,也就是从躺下到真正入睡的时间越长,次日步数越少。从快速入睡(约15分钟)到入睡困难(约37分钟),次日步数预计减少152步。
更重要的是,这种睡眠影响次日活动的关系,在19–33岁青年组、34–53岁中年组、54岁以上老年组中均高度一致,仅存在细微的时长差异,54岁以上人群达到最佳活动状态所需的睡眠时长略长,约6.5小时,中年组峰值则在5.5小时左右。这意味着,睡眠调控日间活力的生理机制,贯穿整个成年期,并不会随着年龄增长而发生根本性改变。
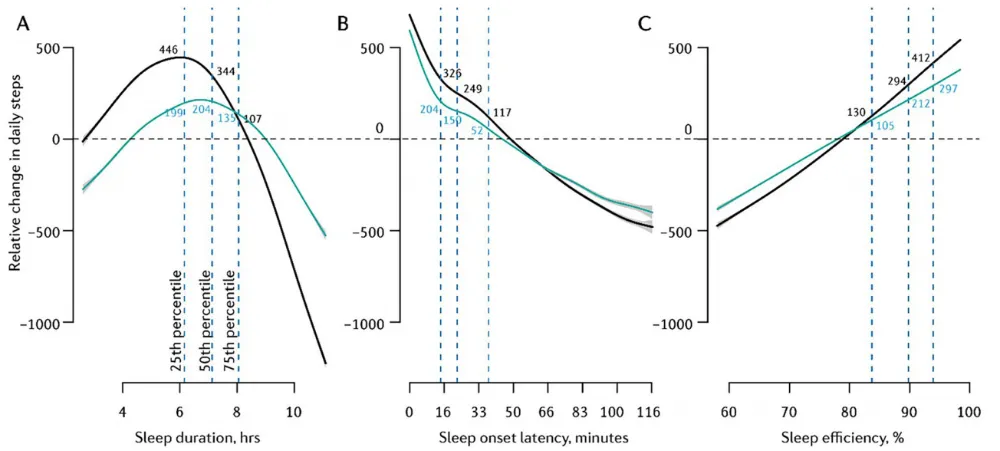
图2 睡眠参数与次日步数的暴露-反应曲线
步数→当晚睡眠
与睡眠对运动的强驱动作用形成鲜明对比的是,日间步数增加,对当晚睡眠质量的改善效果极小。研究数据显示,更多步数仅与略微缩短的入睡潜伏期、轻微提升的睡眠效率相关,变化幅度不足2分钟,几乎可以忽略。
这一结论直接打破了人们的固有认知:睡不好时,强行逼迫自己运动,很难从根本上改善睡眠;而先把睡眠质量提升,身体会自然产生活动的意愿与能力。
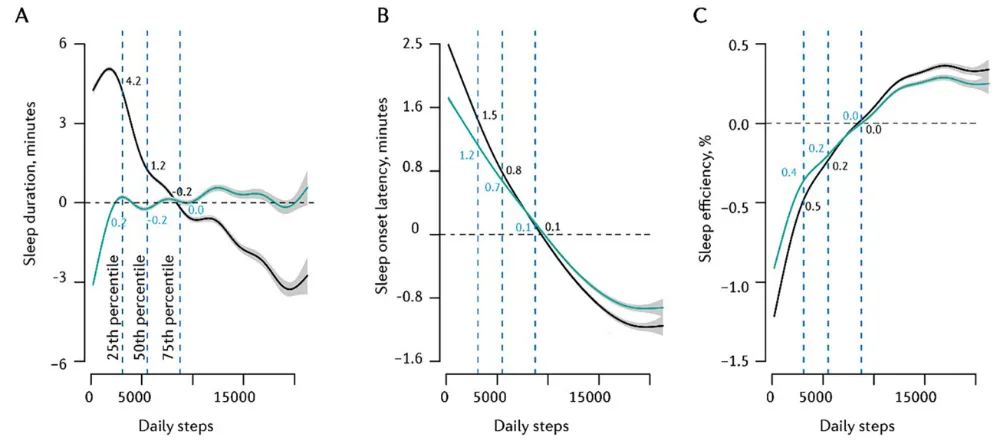
图2 每日步数与次夜睡眠参数的暴露-反应曲线
睡眠是生命基础,运动是健康优化如果抛开数据,从生理学第一原理出发,也能清晰得出结论:睡眠的健康优先级,天然高于运动,这并非否定运动的价值,而是由二者在生命活动中的不可替代性决定。
睡眠是维持生命运转的必需生理过程,睡眠剥夺可以在72小时内,引发全身多系统的功能紊乱,显著损害免疫功能、葡萄糖代谢稳态、认知执行能力与情绪调节能力,而这些严重的生理损伤,无法通过运动完全代偿。睡眠是大脑类淋巴系统发挥作用的关键窗口,日间积累的神经毒性代谢废物,只能在睡眠状态下被高效清除,长期睡眠不足会直接损害这一机制,大幅增加神经退行性疾病的发病风险。同时,睡眠是维持皮质醇节律稳定、调节瘦素与饥饿素平衡的核心环节,是全身内分泌与代谢稳态的基石。
而运动属于健康优化手段,短期数天的运动缺失,只会轻微降低体能与代谢效率,并不会引发类似睡眠不足的急性生理危机。多项针对NHANES、英国生物银行等大型队列的研究分析显示,长期睡眠不足(每晚少于6小时)与全因死亡率升高的关联强度,明显高于缺乏中等强度运动,这一数据差异,直接印证了睡眠作为生命基础的核心地位。
当然,将睡眠与运动完全对立起来是一种严重的误解,二者之间存在极强的协同增效关系。规律的身体活动能够显著增加深度睡眠时长,而深度睡眠正是身体修复、生长激素分泌的关键阶段;一项针对中国成年人的全国性调查证实,同时保持充足睡眠与规律运动的人群,认知表现显著优于仅满足单一条件或两者皆不满足的人群。运动通过调节自主神经系统、减轻焦虑抑郁情绪,为高质量睡眠创造有利的生理与心理环境;反过来,充足优质的睡眠,又能提升运动表现、加速运动后恢复、降低运动损伤风险。
时间精力有限时,请优先睡好回到我们最真实的生活场景:当工作繁忙、琐事缠身,时间与精力被极度压缩,只能在睡眠与运动中优先保障一项时,科学的最优解非常明确:先保证高质量睡眠。
在严重睡眠剥夺的状态下强行运动,不仅运动效果会大打折扣,还会因警觉性下降、反应速度变慢、判断力受损,显著增加运动损伤的风险。而先保障至少6小时的高质量恢复性睡眠,让大脑与身体完成基础修复,再进行适度活动,才能让健康收益最大化。

从长期健康管理的角度来看,现代医学已经不再将睡眠、避免久坐、运动割裂看待,而是将其视为24小时整体活动谱进行一体化管理。多项研究明确指出,久坐不动与睡眠不足并存,是心血管代谢疾病,包括心血管疾病、2型糖尿病等的核心行为危险因素,只有将睡眠、活动、避免久坐行为统一规划、整体调整,才能真正有效预防肥胖、改善心血管代谢健康指标。
结语关于充足睡眠与规律运动的重要性之争,我们可以用最精准、最易懂的比喻给出最终答案:睡眠是身体的操作系统,负责基础修复、神经清理、代谢稳态、免疫维护,是所有生命活动正常运行的前提,没有稳定的睡眠,身体的各项功能都无法高效运转;运动是优化健康的高级应用,负责提升体能、强化心肺、改善情绪、延缓衰老,能在基础健康之上,让身体状态突破上限,实现更高水平的健康。二者缺一不可,但优先级清晰分明:睡眠为先,运动为要。
当你疲惫不堪、时间有限,无法同时兼顾时,请不必愧疚,更不要强迫自己硬撑着运动,先好好睡觉吧,这或许是当前一个比较科学的选择。
参考文献
[1]FITTON J, NGUYEN DP, LECHAT B, et al. Bidirectional associations between sleep and physical activity investigated using large-scale objective monitoring data[J]. Commun Med (Lond), 2025; 5(1): 519. DOI: 10.1038/s43856-025-01226-6.
[2]SHAH A S, PANT M R, BOMMASAMUDRAM T, et al. Effects of sleep deprivation on physical and mental health outcomes: an umbrella review[J]. Am J Lifestyle Med, 202515598276251346752. DOI: 10.1177/15598276251346752.
[3]CHRYSANT S G. Effects of physical activity on sleep quality and wellbeing[J]. Hosp Pract (1995), 2024; 52(1-2): 13-18. DOI: 10.1080/21548331.2024.2320069.
[4]VANDERLINDEN J, BOEN F, VAN UFFELEN J G Z. Effects of physical activity programs on sleep outcomes in older adults: a systematic review[J]. Int J Behav Nutr Phys Act, 2020; 17(1): 11. DOI: 10.1186/s12966-020-0913-3.
[5]BLODGETT J M, AHMADI M N, ATKIN A J, et al. Device-measured physical activity and cardiometabolic health: the Prospective Physical Activity, Sitting, and Sleep (ProPASS) consortium[J]. Eur Heart J, 2024; 45(6): 458-471. DOI: 10.1093/eurheartj/ehad717.
[6]FOSSATI C, TORRE G, VASTA S, et al. Physical exercise and mental health: the routes of a reciprocal relation[J]. Int J Environ Res Public Health, 2021; 18(23):12364. DOI: 10.3390/ijerph182312364.
来源:医学论坛网
编辑:薄荷
审核:梨九
排版:蓝桉
封面图源:CMT